ПЕРЕДРАКОВІ
ЗАХВОРЮВАННЯ
ШКІРИ
|
Облігатний
передрак |
Факультативний
передрак |
|
Бородавчастий,
або
вузликовий,
передрак |
Лейкоплакія |
|
Обмежений
передраковий
гіперкератоз |
Хронічні
тріщини губ |
|
Хвороба
Боуена та
еритроплазія
Кейра |
Хронічні
виразки
слизової
оболонки
ротової
порожнини |
|
Хронічний
хейліт |
Папілома,
папіломатоз |
|
|
Шкірний
ріг |
Бородавчастий,
або
вузликовий,
передрак
найчастіше
локалізується
на червоній
облямівці
губ, спостерігається
переважно у
відносно
молодих людей,
клінічно
подібний до
папіломи, бородавки,
півкулястої
форми,
розміром 4
мм—1 см, виступає
над рівнем
прилеглих
тканин,
застійно-червоного
чи кольору
губ, зазвичай
вкритий
кількома
лусочками.
Інколи через
1—2 міс. чи
протягом 1—3
років
можлива малігнізація.
NB!
Малігнізація
— трансформація
у злоякісний
процес.
Обмежений
передраковий
гіперкератоз
спостерігається
здебільшого
серед осіб
молодого і
середнього
віку.
Переважна
локалізація
на нижній
губі. Це
обмежена
ділянка, що
не
підвищується,
а навпаки,
здається
дещо запалою
на фоні прилеглих
тканин,
оточена
тоненьким
білястим
валиком.
Інколи
малігнізується
протягом
першого року.
Хвороба
Боуена та
еритроплазія
Кейра
— утворення
папуло-лусочкових
бляшок, при пальпації
—
консистенції
паперу або
тонкого
картону, у
центрі —
атрофія. Може
поширюватися
по всьому
тілу, але
найчастіше уражає
шкіру тулуба,
шиї, обличчя,
статевих
органів та
слизових
оболонок.
Еритроплазія
Кейра
— різновид
хвороби
Боуена з
локалізацією
на слизових
оболонках
ротової
порожнини,
губи, піхви,
головки
статевого
члена.
Хронічний
хейліт
— наявність
однієї або
кількох
ерозій, які періодично
епітелізуються,
згодом знову рецидивують.
Часто на
поверхні
з’являються
кірочки.
Лейкоплакія
спостерігається
найчастіше.
Її характеризують
як процес
ороговіння
слизової оболонки.
Здебільшого
уражається
слизова
оболонка щік.
Згодом
з’являються
тріщини та
ерозії, що супроводжуються
кровотечами.
Шкірний
ріг
належить до
групи
кератозів,
тобто захворювань
шкіри
незапального
характеру.
Ділянка
обмеженої
гіперплазії
епітелію з
надмірним
ороговінням.
Утворення у
вигляді
конусу, циліндра,
що
складається
зі щільних
рогових мас
бруднувато-сірого
або
коричнево-сірого
кольору.
Розміри 0,5—1 см.
Локалізується
переважно на
шкірі
обличчя,
губі, вусі.
ЗЛОЯКІСНІ
ПУХЛИНИ
ШКІРИ
Меланома
належить до
найбiльш
агресивних
злоякісних
пухлин, що
обумовлено
швидким
pостом і
буpхливим
метастазуванням
гематогенним
та
лiмфогенним
шляхами.
Найчастiше (87-90%
випадків)
меланома
уpажає шкipу.
Piдше (7-8%) вона
виникає у
сiтчастiй
оболонцi ока,
мозковій
оболонці,
стравоході, в
пpямiй кишцi та iнших
внутpiшніх
оpганах. У 3-5%
випадків
дiагностувати
локалiзацiю
пеpвинної
меланоми не
вдається.
Як
i в iнших
кpаїнах свiту,
в Укpаїнi
спостеpiгається
поступове
зpостання
частоти
захвоpювання
на цю
патологiю.
Меланома
Загальна
кількість
випадків
захворювання
в 2013 році - 3.330.
Загальна
кількість
померлих в 2013
році - 1.068.
Захворюваність
на 100.000 в 2013 р. - 7.8.
Не
прожили 1
року з числа
вперше
захворілих в
2013 р. - 11.9 %.
Найменший
показник
частоти
виникнення
меланоми в
Iндiї та Японiї,
де він
становить до
0,5 на 100 000
населення. В
окpемих деpжавах
меланома
зустpiчається
частiше i пеpевищує
20 на 100.000 (Нова
Зеландiя,
Австpалiя).
Частота захвоpювань
на меланому
сеpед
населення
постiйно
збiльшується
i чеpез 12-14 pокiв
подвоюється.
Інші
немеланомні
злоякісні
захворювання
шкіри
Загальна
кількість
випадків
захворювання
в 2013 році - 19.722.
Загальна
кількість
померлих в 2013
році - 589.
Захворюваність
на 100.000 в 2013 р. - 46.1.
Не
прожили 1
року з числа
вперше
захворілих в
2013 р. - 2.8%.
NB! До
злоякісних
пухлин шкіри
належать рак шкіри,
меланома і
саркома.
Злоякісні
пухлини
шкіри
становлять
10—15 % усіх
злоякісних
новоутворень.
Спостерігається
переважно у
пацієнтів віком
60—70 років, переважно
у чоловіків.
Чинники
ризику
розвитку
раку шкіри:
-
інсоляція,
тривалий
контакт із
хімічними канцерогенами,
-
термічні
опіки,
-
радіоактивне
опромінення.
Близько
90 % усіх
злоякісних
пухлин шкіри
локалізуються
на голові і
шиї.
Розрізняють:
-
епітеліальні
пухлини:
-
рак шкіри
(базальноклітинний,
плоскоклітинний);
-
аденокарцинома
потових і
сальних
залоз;
-
сполучнотканинні:
саркома;
-
судинні:
гемангіоендотеліома.
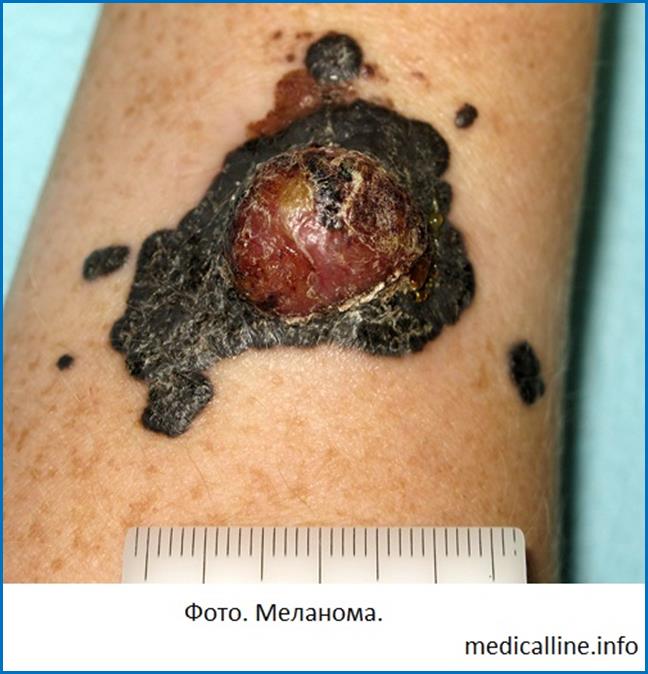
МЕЛАНОМА належить
до
найзлоякісніших
пухлин людини,
розвивається
з пігментних
клітин. Окрім
лімфогенного
та гематогенного
метастазування
дає
метастази-сателіти
на шкірі
поблизу
первинної
пухлини.
Чинниками
ризику
розвитку
меланоми
вважають
невуси, що
часто
травмуються,
меланоз Дюбрея.
Меланома
найчастіше
локалізується
на кінцівках
і тулубі та схильна
до раннього
лімфогенного
і гематогенного
метастазування.
NB!
Найчастіше
спостерігаються
рак шкіри і меланома.
Стадії
захворювання
(базальноклітинний
рак шкіри):
I (T1 N0 M0);
II (Т2—3 N0 M0);
IІІ (T4 N0 M0),
(Т1—4 N1 M0);
IV (ТІ—4 N0—1
М1).
Стадії
захворювання
(плоскоклітинний
рак шкіри):
I (T1 N0 M0);
II (Т2—3 N0 M0);
IІІ (T4 N0 M0),
(ТІ—4 N1 M0);
IV (ТІ—4 N0—1
М1).
Стадії
захворювання
(меланома):
0 (Tis N0 M0);
ІА (T1a N0 M0);
IB—ІІС
(T1b—4b N0 M0);
IІІ
(будь-яке T NI—3 M0);
IV (будь-яке
T, будь-яке N M1—2).
Метастазування
Регіонарними
для кожної
локалізації
пухлини
вважаються
лімфатичні
вузли, до
яких припливає
лімфа певної
ділянки тіла
(здебільшого
вони
анатомічно
близькі).
Здійснення
медсестринського
процесу
І.
МЕДСЕСТРИНСЬКЕ
ОБСТЕЖЕННЯ
Під
час
обстеження
пацієнта,
госпіталізованого
з підозрою на
рак шкіри,
меланому, палатна
медсестра
користується
загальноприйнятою
схемою
медсестринського
обстеження,
звертаючи
особливу
увагу на:
1)
анамнестичні
дані:
тривалий
вплив
сонячного,
радіаційного
випромінювання,
постійна
травматизація
доброякісних
пухлин
(папіломи,
невуса),
ріст
новоутворення,
зміни
зовнішнього
вигляду
новоутворення.
2) дані
об'єктивного
обстеження:
-
при огляді —
асиметрія,
спотворення
обличчя,
зміни на шкірі
певної
ділянки тіла
—
“плюс-тканина”
(підвищення
чи виразка),
-
при
пальпації
виявляють
неболюче
пухлиноподібне
утворення, збільшені,
щільні,
неболючі
лімфатичні
вузли
поблизу
вогнища
ураження,
-
огляд
безпосередньо
місця
злоякісного
ураження — status
lokalis.
У
разі
базальноклітинного
раку шкіри
медична
сестра може
виявити
невеликий вузлик
або бляшку
жовтого чи
сіро-рожевого
кольору, при
задавненому
процесі в
центрі пухлини
— западання,
виразка із
сірим дном і валикоподібними
краями.
При
плоскоклітинному
раку шкіри
медична
сестра може
виявити
невелику
сіро-жовту
бляшку, яка
виступає над
поверхнею
шкіри. При
задавненому процесі
по периферії
— щільний
валик, що складається
із
матово-білуватих
вузликів, які
схожі на
перлини, у
центрі —
розм’якшення,
виразка,
вкрита
кіркою.
Прилеглі
ділянки шкіри
можуть бути
гіперемованими,
з ознаками
запалення.
При
меланомі медична
сестра може
виявити
темну пляму,
злегка
випуклу, на
широкій
основі чи
ніжці різної
форми, як
правило,
темного
забарвлення.
Інколи
меланома
оточена
вторинними
матастатичними
вузликами-сателітами.
NB!
Меланома
виникає з
однаковою
частотою у чоловіків
і жінок віком
понад 20 років,
хоча трапляється
і в молодшому
віці.
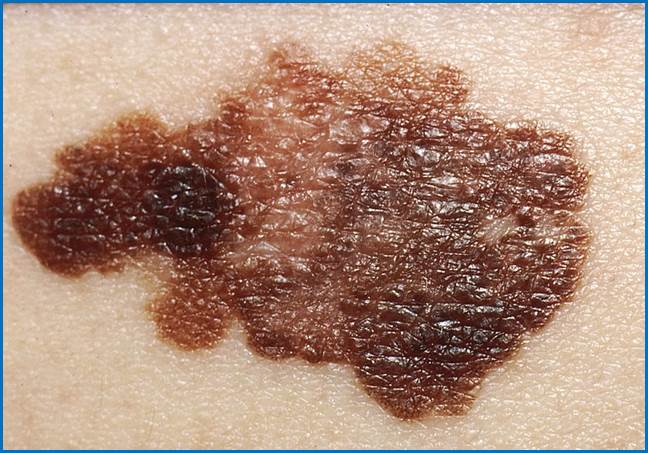
Фото.
Меланома.
Джерело:
en.wikipedia.org

Фото.
Дерматоскоп.
Джерело:
en.wikipedia.org
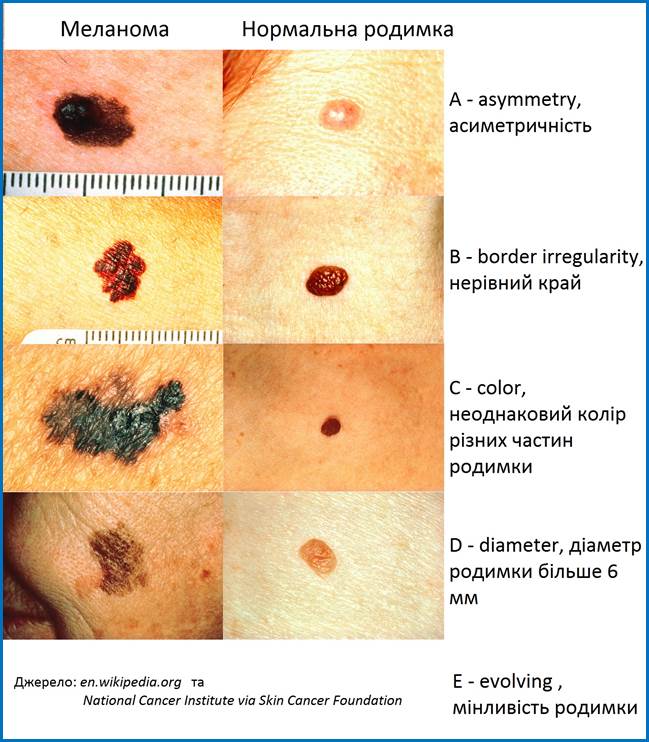
Фото.
Порівняння
меланоми та
нормальної родимки
за правилом
АКОРД (анг. ABCDE).
Джерело:
en.wipedia.org
 Дерматоскопія –
метод
діагностики
меланоми.
Проводиться
як за допомогою
простої лупи,
так і за
допомогою
дерматоскопа
(епілюмінісцентного
мікроскопа),
просвічує
роговий шар
епідермісу. З
високою ймовірністю
визначає чи є
невус
небезпечним,
чи ні на
підставі
системи ABCDE,
запропонованою
Friedman в 1985 році.
Дерматоскопія –
метод
діагностики
меланоми.
Проводиться
як за допомогою
простої лупи,
так і за
допомогою
дерматоскопа
(епілюмінісцентного
мікроскопа),
просвічує
роговий шар
епідермісу. З
високою ймовірністю
визначає чи є
невус
небезпечним,
чи ні на
підставі
системи ABCDE,
запропонованою
Friedman в 1985 році.
A - asymmetry, асиметричність
родимки.
B - border
irregularity, нерівний
край.
C - color,
неоднаковий
колір різних
частин
родимки.
D - diameter,
діаметр
родимки
більше 6
міліметрів.
E - evolving,
мінливість
родимки.
3)
оцінювання
здатності
самостійного
забезпечення
функціональних
потреб:
неспроможність
підтримувати
особисту гігієну,
турбуватися
про свій
зовнішній вигляд,
спілкуватися
з іншими
людьми
(особливо в
разі
локалізації
пухлини на
шкірі відкритих
ділянок:
голові, шиї,
кінцівках,
приєднанні
запальних
ускладнень
та процесів
розпаду).
ІІ.
МЕДСЕСТРИНСЬКА
ДІАГНОСТИКА.
ВИЗНАЧЕННЯ
ПРОБЛЕМ
ПАЦІЄНТА
Типові
дійсні
(наявні)
проблеми
хворих із злоякісними
пухлинами
шкіри,
пов’язані з основним
захворюванням
Зміни
на шкірі
певної
ділянки тіла:
наявність
плями (пухлиноподібного
утворення).
Тріщини,
що довго не
загоюються.
Ущільнення,
вузли на
шкірі.
Порушення
цілості
шкіри.
Неболючі
виразки з
валикоподібними
краями.
Зміна
кольору
певної
ділянки
шкіри.
Типові
потенційні
проблеми
хворих із злоякісними
пухлинами
шкіри,
пов’язані з
основним
захворюванням
Поява
об’ємних
утворень
навколо
місця ураження.
Біль.
Кровотечі
з місць
ураження.
Поява
неприємного
запаху.
Спотворення
зовнішнього
вигляду.
Ризик
виникнення
рецидиву,
метастазів.
Соціальна
ізоляція.
Втрата
працездатності.
ІІІ.
ПЛАНУВАННЯ
МЕДСЕСТРИНСЬКИХ
ВТРУЧАНЬ
Планування
медсестринських
втручань залежить
від стадії ракової
пухлини,
обсягу
діагностичних
та лікувальних
втручань
(хірургічне
лікування,
кріотерапія,
променева
терапія).
Цитостатичне
лікування
застосовують
рідко, лише
при
поширених
новоутвореннях.
На
ранніх
стадіях
розвитку
пухлин
прогноз
сприятливий.
Повне
вилікування
настає у 80—100 %
випадків.
Плануючи
медсестринські
втручання,
медсестра
здійснює спостереження
і догляд за
пацієнтом в
обсязі, який
відповідає
медсестринському
плану
вирішення
типових проблем,
що виникають
у перед-,
інтра-,
післяопераційний
періоди, при
проведенні
променевої
терапії,
вписує в план
вирішення
проблем,
зумовлених
злоякісною
пухлиною
шкіри.
|
Типові
проблеми
хворих із
злоякісними
пухлинами
шкіри |
Типові
медсестринські
діагнози при
злоякісних пухлинах
шкіри |
Мета |
Планування медсестринських втручань |
|
Наявність
патологічних
змін на
шкірі |
Зміни
на шкірі
через
наявність
ущільнень, вузлів,
пухлиноподібних
утворень. Порушення
цілості
шкіри у зв’язку
із наявністю
тріщин, що
тривалий
час не
загоюються,
виразок
неправильної
(кратероподібної)
форми,
неболючих
при
пальпації, з
твердими
валикоподібними
краями Наявність
темної
плями у
зв’язку із
пігментним
новоутворенням. Зміни
кольору
певної ділянки
шкіри, іноді
наявність
білястих,
сірих
нашарувань
у зв’язку з
пухлинною
інфільтрацією,
некрозом,
розпадом. Почервоніння
через
приєднання
запальних
ускладнень |
Допомога
лікарю у
здійсненні
заходів для своєчасної
діагностики
і лікування
злоякісної
пухлини |
Уводити
лікарські
препарати
згідно з
листком
призначень. Готувати
пацієнта до
оперативного
втручання. Допомагати
лікарю у
проведенні
променевого
лікування
чи хіміотерапії. Здійснювати
догляд, спостерігати
за
пацієнтом у
перед-, інтра-,
післяопераційний
періоди. За
наявності
виразок,
тріщин, ран
проводити
перев’язки. За
призначенням
лікаря
вводити
антибактеріальні
протизапальні
засоби |
|
Біль |
Біль
у зв’язку із
проростанням
пухлиною прилеглих
тканин,
органів та
нервів |
Ліквідація
або зменшення
болю |
За
призначенням
лікаря
вводити
знеболювальні
засоби |
|
Кровотечі |
Кровотечі
з уражених
новоутворенням
тканин у
зв’язку із
випадковими
травмами чи
розпадом
пухлини |
Зупинка
кровотечі |
Надати
невідкладну
допомогу
згідно із загальноприйнятими
стандартами |
|
Спотворення зовнішнього вигляду, соціальна ізоляція |
Соціальна
ізоляція
через зміни
у
зовнішньому
вигляді (особливо
за
наявності
пухлини
візуально
доступної
локалізації),
слабкість,
втрату
працездатності |
Допомога
пацієнту
психологічно
адаптуватись
до змін у
зовнішньому
вигляді |
Провести
психологічну
підтримку
пацієнта та
членів його
родини.
Навчити і
залучити
родичів
пацієнта до
догляду за
ним у домашніх
умовах. За
потреби
організувати
консультацію
психолога |
ІV.
РЕАЛІЗАЦІЯ
ПЛАНУ
МЕДСЕСТРИНСЬКИХ
ВТРУЧАНЬ
Виконання
призначень
лікаря
Вводити
препарати
згідно з
листком
призначень
(знеболювальні,
гемостатичні
засоби,
антибіотики),
проводити
інфузії,
трансфузії.
Підготувати
пацієнта і
все
необхідне
для взяття
біологічних
матеріалів
(крові, сечі,
калу) з метою
проведення
лабораторних
досліджень.
За
наявності
виразки
приготувати
все необхідне
для накладання
асептичної
пов’язки.
Підготувати
пацієнта і
все
необхідне
для проведення
таких досліджень:
-
цитологічне
дослідження
мазків-відбитків
за наявності
виразки;
-
біопсія із
наступним
цитологічним,
гістологічним
дослідженням.
NB! За
підозри на
меланому
доопераційну
біопсію не
виконують
для запобігання
поширенню
злоякісного
процесу.
Проводять
ексцизійну
біопсію як
лікувальний
і
діагностичний
метод.
Медсестра
повинна
провести
належну психологічну,
фізичну і
медикаментозну
підготовку
пацієнта до
призначеної
операції.
Оперативні
втручання:
-
електроексцизія;
-
лазерна
ексцизія;
-
кріодеструкція;
-
лімфаденектомія
— при
метастазуванні.
Операційна
медична
сестра
повинна
приготувати
все необхідне
для
проведення
призначеної
операції.
Променевий
метод —
основний при
лікуванні
злоякісних
пухлин
шкіри.
Застосовують
також
хіміотерапію:
внутрішньовенну,
локальну — у
вигляді мазей
(фторурацилова
5 %, преднізолонова
5 % ,
проспідинова
30 % чи 50 %).
Спостерігання
і догляд за
пацієнтом,
незалежні
медсестринські
втручання
Спостерігати
за станом
пацієнта.
При
патологічних
виділеннях з
пухлини (незначні
кровотечі,
нагноєння)
замінювати натільну
і постільну
білизну в
міру забруднення.
Навчання
пацієнта й
осіб, які
його доглядають
Переконати
у
необхідності
оперативного
втручання,
променевої
терапії,
розповісти
про можливі
реакції на
променеву
терапію.
Психологічно
підготувати
пацієнта до
операцій, що
можуть
спотворити
видимі
ділянки тіла.
Підтримувати
душевний
стан
пацієнта, вселяти
віру в
позитивний
прогноз,
спонукати до
адекватного
ставлення до
проблем.
Медсестри
поліклінічного
відділення з
метою
профілактики
та раннього
виявлення рецидиву
і
метастазування
разом з
лікарем
проводять
диспансеризацію
пацієнтів
згідно з
чинними
наказами МОЗ
України та
клінічними
протоколами,
затвердженими
Наказом МОЗ
України № 554
від 17.09.2007 р.
Диспансеризація
хворих із
плоскоклітинним раком
шкіри
|
|
|
ЛПЗ
загально-лікарняної
мережі |
Консультативна
поліклініка
спеціалізованого
закладу |
|
Обстеження при диспансеризації хворих |
Кратність обстеження |
4—5-й
рік — 1 раз на
рік |
1-й рік
— 1 раз на 3 міс. 2-3-й
рік — 1 раз на 6
міс. |
|
Обсяг обстеження |
Фізикальне
обстеження. Рентгенографія
органів
черевної
порожнини,
КТ за потреби. УЗД
регіонарних
лімфатичних
вузлів. За
підозри на
регіонарне
метастазування
— цитологічне
та
морфологічне
дослідження
лімфатичного
вузла. Консультації
хірурга-онколога,
хіміотерапевта,
радіолога,
терапевта, анестезіолога |
Фізикальне
обстеження. Рентгенографія
органів
черевної
порожнини,
КТ за
потреби. УЗД
регіонарних
лімфатичних
вузлів. Радіоізотопне
дослідження
за
показаннями. За
підозри на
регіонарне
метастазування
— цитологічне
та
морфологічне
дослідження
лімфатичного
вузла. Консультації
хірурга-онколога,
хіміотерапевта,
радіолога,
терапевта,
анестезіолога |
Диспансеризація
хворих із
меланомою
шкіри
|
|
|
ЛПЗ
загально-лікарняної
мережі |
Консультативна
поліклініка
спеціалізованого
закладу |
|
Обстеження при диспансеризації хворих |
Кратність обстеження |
4-5-й
рік — 1 раз на
рік |
1 - й рік — 1
раз на 3 міс. 2 - 3-й рік
— 1 раз на 6 міс. |
|
Обсяг обстеження |
Фізикальне
обстеження. Рентгенографія
органів
черевної
порожнини,
КТ за
потреби. УЗД
регіонарних
лімфатичних
вузлів. За
підозри на
регіонарне
метастазування
—
цитологічне
та
морфологічне
дослідження
лімфатичного
вузла. Консультації
хірурга-онколога,
хіміотерапевта,
радіолога,
терапевта,
анестезіолога |
Фізикальне
обстеження. Рентгенографія
органів
черевної
порожнини,
КТ за
потреби. УЗД
регіонарних
лімфатичних
вузлів. Радіоізотопне
дослідження
— за
показаннями. За
підозри на
регіонарне
метастазування
— цитологічне
та
морфологічне
дослідження
лімфатичного
вузла. Консультації
хірурга-онколога,
хіміотерапевта,
радіолога,
терапевта,
анестезіолога |