 РАК
ПІДШЛУНКОВОЇ
ЗАЛОЗИ
РАК
ПІДШЛУНКОВОЇ
ЗАЛОЗИ
NB!
Становить у
чоловіків
близько 3,5 %, у
жінок — 2,5 % у
структурі захворюваності
на злоякісні
пухлини
(спостерігається
тенденція до
зростання).
Частіше
хворіють
чоловіки
віком 60—65
років, що
пов’язано з
курінням і
особливостями
харчування.
Найчастіша
локалізація
раку —
головка підшлункової
залози — 70 %,
тіло, хвіст — 30 %
.
Макроскопічна
форма:
-
вузлова.
Морфологічні
форми:
-
аденокарцинома
(слизиста);
-
плоскоклітинний
рак;
-
цистаденокарцинома;
-
ацинарноклітинний
рак;
-
недиференційований
рак;
-
некласифікований
рак;
-
пухлини
з острівців
Лангерганса
— апудоми
(інсулінома,
гастринома,
серотинома,
соматостатинома).
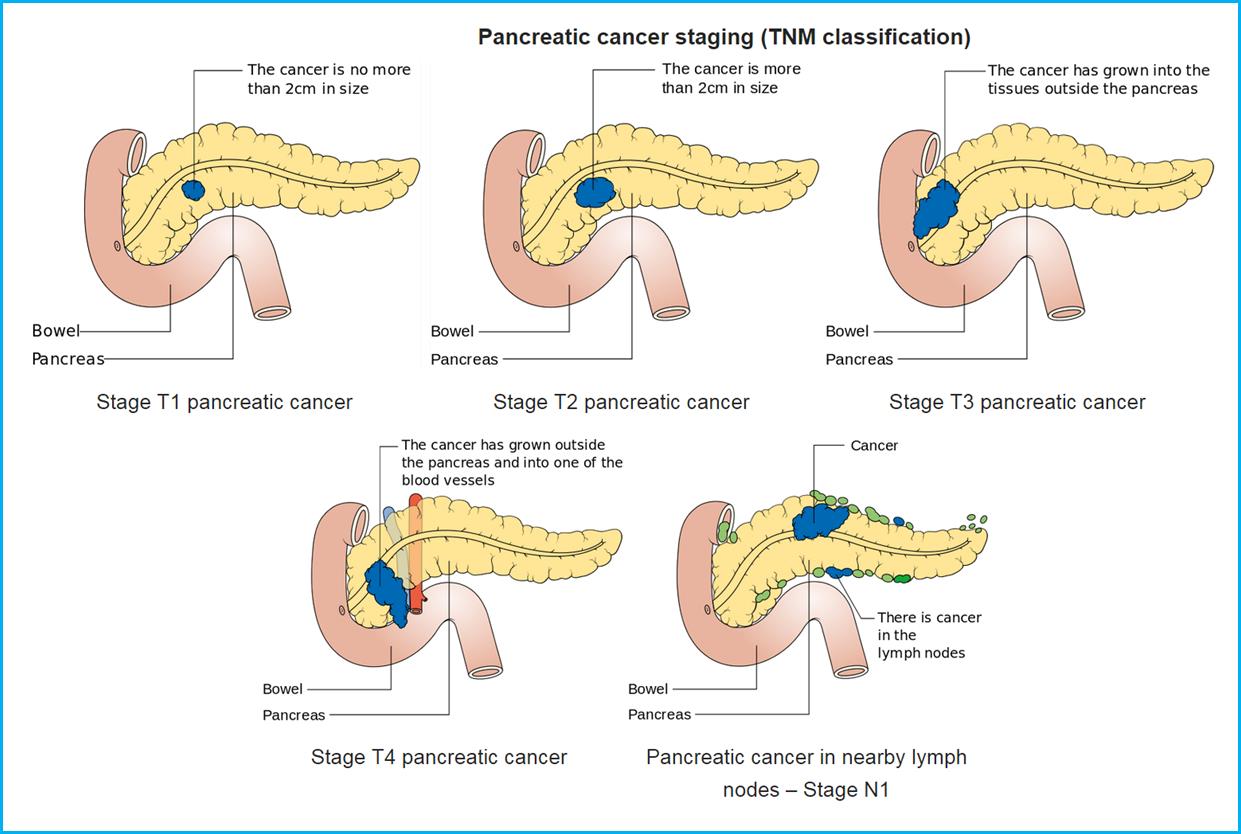
Мал.
Стадії раку
підшлункової
залози. Джерело:
en.wikipedia.org
Стадії
захворювання:
 І
(Т1—2N0M0);
І
(Т1—2N0M0);
II (T3N0M0);
ІІІ
(Т будь-яке N1M0);
IІІ
(Т будь-яке N1M0);
IV (Т
і N будь-яке, МІ).
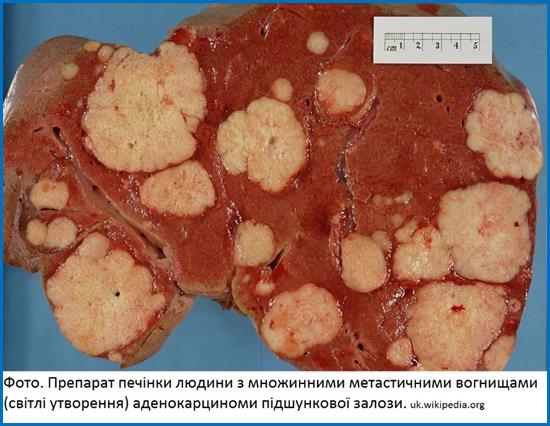
Метастазування:
-
лімфогенним
шляхом: у
лімфовузли
ділянки головки
підшлункової
залози, воріт
печінки,
надключичні
лімфатичні
вузли;
-
гематогенним
шляхом: у
печінку,
брижу кишок,
середостіння,
легені,
кістки,
нирки, мозок,
метастази Шніцлера,
Крукенберга;
-
імплантаційним
шляхом:
дисемінація
по очеревині
з появою
асциту.
Здійснення
медсестринського
процесу
Під
час
обстеження
пацієнта,
госпіталізованого
з підозрою на
злоякісну
пухлину
підшлункової
залози,
палатна
медсестра користується
загальноприйнятою
схемою медсестринського
обстеження,
звертаючи
особливу
увагу на:
1)
анамнестичні
дані:
скарги на
біль у
надчеревній
ділянці, не пов’язаний
зі
споживанням
їжі (може
бути
переймоподібний
з іррадіацією
в спину),
втрату
апетиту до
стану анорексії
і прогресуюче
схуднення.
Фактори
ризику:
тривале куріння,
цукровий діабет,
вплив
азбесту,
“західний
тип дієти” —
часте
споживання
їжі з
підвищеним
вмістом білків
і жирів, зменшення
споживання
продуктів, що
містять
клітковину,
дефіцит
вітамінів у
їжі (природні
вітаміни А, С,
Е
інактивують
канцерогени),
часте споживання
їла з
консервантами,
нітратами;
2)
дані
обстеження:
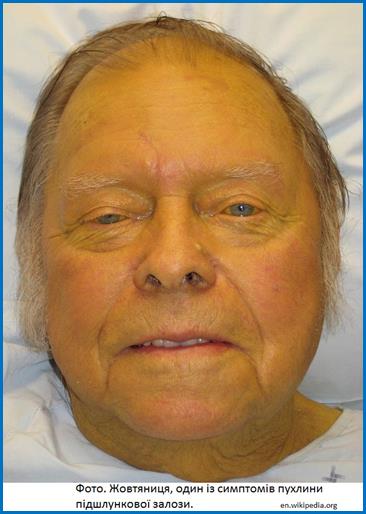
схуднення,
жовтяниця,
іноді
пальпується
пухлиноподібне
утворення у
надчеревній
ділянці.
Фізикальне
обстеження
часто є
інформативним
лише при
значних
розмірах
пухлин;
3)
оцінювання
здатності
самостійного
забезпечення
функціональних
потреб:
-
порушення
споживання
їжі та рідини
(при погіршенні
апетиту,
нудоті,
блюванні,
болю в
животі),
-
порушення
нормального
виділення з
організму
продуктів
життєдіяльності,
сну та відпочинку,
-
труднощі
у
підтриманні
особистої
гігієни (при
проносах),
-
 неспроможність
спілкуватися
з іншими людьми,
неспроможність
спілкуватися
з іншими людьми,
-
неспроможність
виконувати
роботу, яка
приносить
позитивний
результат та
задоволення,
-
неспроможність
підтримувати
віросповідання
через
загальну
слабкість,
зміну зовнішнього
вигляду
(жовтяниця,
схуднення,
свербіж шкіри),
соціальну
ізоляцію,
біль (на
пізніх стадіях).
ІІ.
МЕДСЕСТРИНСЬКА
ДІАГНОСТИКА.
ВИЗНАЧЕННЯ
ПРОБЛЕМ
ПАЦІЄНТА
Типові
дійсні
(наявні)
проблеми
хворих на рак
підшлункової
залози,
пов’язані з
основним
захворюванням
Жовтяниця.
Свербіж
шкіри.
Поява
світлих
випорожнень.
Оперізувальний
біль у
верхній
половині живота,
ниючий біль у
спині.
Проноси.
Відчуття
переповнення
у
надчеревній
ділянці,
періодичний
біль,
відрижка,
блювання.
Типові
потенційні
проблеми
хворих на рак
підшлункової
залози,
пов’язані з
основним
захворюванням
Схуднення,
кахексія.
Наявність
об’ємних
утворень у
лівій
надключичній
ділянці,
ділянці
пупка.
Збільшення
об’єму
живота.
Втрата
працездатності,
соціальна
ізоляція.
ІІІ.
ПЛАНУВАННЯ
МЕДСЕСТРИНСЬКИХ
ВТРУЧАНЬ
Планування
медсестринських
втручань залежить
від стадії ракової
пухлини,
обсягу
діагностичних
та лікувальних
втручань
(хірургічне
лікування,
хіміотерапія).
Найрадикальнішим
методом
лікування є
хірургічна
операція
(радикальна і
паліативна),
а також
паліативна
хіміо-,
радіотерапія
нерезектабельних
пухлин.
Летальність
висока.
П’ятирічне
виживання
після
радикальної
операції
становить 5—10 %.
80 % пацієнтів з
резектабельними
пухлинами
помирають
через 2 роки.
При
паліативних
операціях та
паліативному
консервативному
лікуванні
пацієнти
живуть у
середньому
5—10 міс.
Плануючи
медсестринські
втручання,
медсестра
здійснює спостереження
і догляд за
пацієнтом в
обсязі, що
відповідає
медсестринському
плану вирішення
типових
проблем, які
виникають у перед-,
інтра-,
післяопераційний
періоди, при
проведенні
паліативної,
променевої
та
хіміотерапії,
вписує в план
вирішення
проблем,
зумовлених
злоякісною
пухлиною підшлункової
залози.
|
Типові
проблеми
хворих на
рак
підшлункової
залози |
Типові
медсестринські
діагнози
при раку
підшлункової
залози |
Мета |
Планування медсестринських втручань |
|
Жовтяниця. |
Жовтяниця
внаслідок
обструкції
пухлиною
жовчних
проток. NB!
Механічна
жовтяниця
з’являється
переважно
при
ураженні
головки
підшлункової
залози. |
Допомога
лікарю у
здійсненні
заходів для
своєчасної
діагностики
і лікування
злоякісної
пухлини та
ускладнень |
За
призначенням
лікаря
проводити
дезінтоксикаційну
інфузійну
терапію.
Готувати
пацієнта до
оперативного
втручання,
паліативної
променевої
чи
хіміотерапії. |
|
Свербіж
шкіри. |
Свербіж
шкіри у
зв’язку із
накопиченням
токсичних
продуктів
при
порушенні
обміну
речовин. |
|
При
вираженому
свербежі
шкіри
забезпечити
пацієнта
сухою натільною
білизною з
натуральних
тканин.
Рекомендувати
пацієнту
коротко підстригти
нігті |
|
Поява
світлих
випорожнень |
Поява
світлих
випорожнень
унаслідок
розвитку
механічної
жовтяниці |
|
|
|
Біль |
Оперізуючий
біль у
верхній
половині
живота,
ниючий біль
у спині у
зв’язку із
розростанням
пухлини. NB! Біль
виражений
найчастіше
при ураженні
тіла і
хвоста підшлункової
залози |
Ліквідація
або
зменшення
болю |
За
призначенням
лікаря
вводити
знеболювальні,
спазмолітики |
|
Неспроможність
самостійно доглядати
за собою |
Неспроможність
самостійно
доглядати
за собою у
зв’язку із
фізичною
слабкістю,
тривалими
проносами. |
Забезпечення догляду |
Здійснити
заходи щодо
забезпечення
особистої
гігієни
пацієнта,
фізіологічних
відправлень,
надати допомогу
під час
вживання
їжі,
запобігти
розвитку
пролежнів. |
|
Проноси |
Проноси у
зв’язку з
порушенням
ферментної
функції
залози |
Зменшення
частоти
випорожнень |
Навчити і
залучити
родичів
пацієнта до
догляду за
ним. При
тривалих
проносах за
призначенням
лікаря
давати
препарати
ферментів
підшлункової
залози
(панкреатин,
ензистал,
фестал,
мезим-форте,
панзинорм) |
|
Диспепсія |
Відчуття
переповнення
у надчеревній
ділянці,
періодичний
біль,
відрижка, блювання
у зв’язку із
проростанням
пухлини у
дванадцятипалу
кишку і її
стисненням |
Менш виражені
диспепсичні
явища |
За
призначенням
лікаря
готувати
пацієнта до
оперативного
лікування.
Надати
допомогу
пацієнту
при блюванні |
|
Схуднення, загальне виснаження |
Схуднення,
кахексія у
зв’язку із
пухлинною
інтоксикацією |
Покращення
стану
пацієнта
відповідно
до стадії задавненості
злоякісного
процесу |
За
призначенням
лікаря
проводити
відповідну
медикаментозну
терапію
(знеболювання,
парентеральне
харчування,
вітамінотерапія,
симптоматична
(замісна)
терапія). Здійснювати
догляд за
тяжкохворими
згідно із
загальноприйнятими
стандартами |
|
Збільшення об’єму
живота |
Збільшення
об’єму
живота
внаслідок
накопичення
рідини при
метастазуванні
в очеревину |
Евакуація
асцитичної рідини |
Приготувати
все
необхідне
для
проведення
лапароцентезу. Асистувати
лікарю під
час
проведення
процедури.
Відправити
асцитичний
вміст на цитологічне
дослідження. Здійснювати
спостереження
за пацієнтом
(визначення
артеріального
тиску, пульсу
— можливий
колапс),
догляд за
накладеною після
лапароцентезу
пов’язкою |
|
Втрата працездатності,
соціальна
ізоляція |
Втрата
працездатності
через погіршення
загального
стану, біль. Соціальна
ізоляція у
зв’язку зі
зміною зовнішнього
вигляду,
інвалідністю |
Допомога пацієнту соціально адаптуватись |
Провести
психологічну
підтримку
пацієнта та
членів його
родини. Навчити і
залучити
родичів
пацієнта до
догляду за
ним у
домашніх
умовах,
розповісти родичам
про
альтернативні
заклади
догляду за
невиліковними
хворими
(хоспіси) |
ІV.
РЕАЛІЗАЦІЯ
ПЛАНУ
МЕДСЕСТРИНСЬКИХ
ВТРУЧАНЬ
Виконання
призначень
лікаря
Вводити
препарати
згідно з
листком
призначень
(знеболювальні,
спазмолітики,
антиферментні
 засоби,
інфузійні
рідини:
водно-сольові,
дезінтоксикаційні
розчини).
засоби,
інфузійні
рідини:
водно-сольові,
дезінтоксикаційні
розчини).
Підготувати
пацієнта до
обстежень
відповідно
до
лікарського
плану і виду
вибраного
методу
лікування.
Маніпуляційній
медсестрі
слід взяти
кров із вени
для біохімічного
аналізу. При
пухлинах
підшлункової
залози
можливе
підвищення
прямого, непрямого
білірубіну,
активності
лужної фосфатази,
амілази.
Визначається
також НBsAg, СА-19-9 (пухлиноасоційовані
антигени).
При
збільшенні
об’єму
живота через
накопичення
рідини підготувати
пацієнта і
все
необхідно
для проведення
лапароцентезу
з подальшим
цитологічним
дослідженням
асцитичної
рідини та до
інших
інструментальних
досліджень:
-
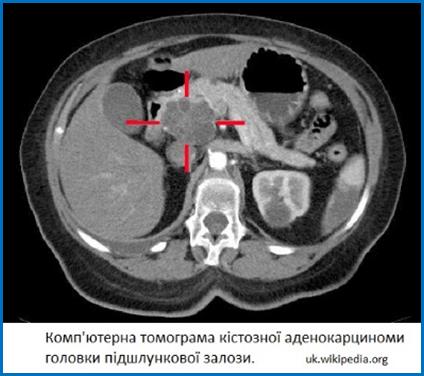
ультразвукового;
-
комп’ютерної
томографії
(найінформативніший
метод);
-
черезшкірної
аспіраційної
біопсії пухлини
тонкою
голкою під
контролем
ультразвуку
чи
комп’ютерної
томографії з
цитологічним
дослідженням
пунктату;
-
сканування
підшлункової
залози;
-
ендоскопічної
ретроградної
холангіопанкреатографії;
NB!
Через
фіброволоконний
дуоденоскоп
шляхом
канюлювання
в протоку
підшлункової
залози
вводять
контрастну
речовину,
проводять
одночасно
цитологічне
дослідження
епітелію і
вмісту
протоки
підшлункової
залози.
-
ангіографії.
При
проведенні
планового
оперативного
втручання
медсестра
повинна
провести належну
психологічну,
фізичну і
медикаментозну
підготовку
пацієнта до
призначеної
операції.
Радикальні
операції:
-
панкреатодуоденальна
резекція;
-
лівобічна
геміпанкреатектомія
зі
спленектомією
і лімфаденектомією;
-
панкреатектомія.
Паліативні
операції —
накладання
анастомозів
між травним
каналом і
жовчним
міхуром для
усунення
перешкоди
відтоку
жовчі.
Операційна
медична
сестра
повинна
приготувати
все
необхідне
для проведення
призначеної
операції.
Проводять
також
паліативну
променеву терапію,
хіміотерапію
(5-флуороурацил,
кальцію
фолінат,
доксорубіцин,
мітоміцин).
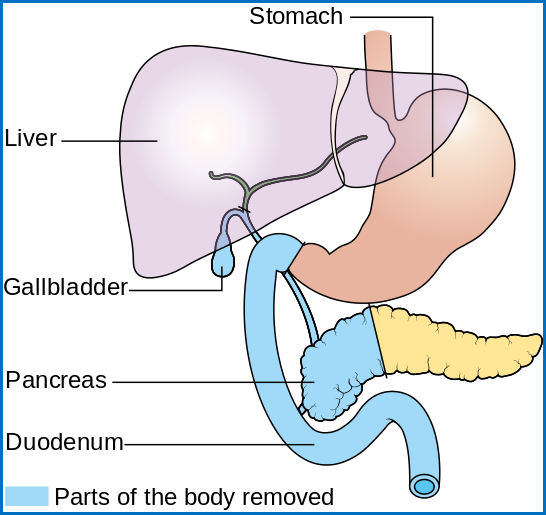
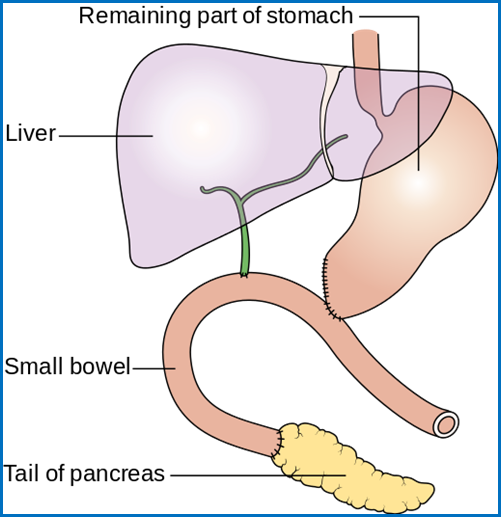
Мал.
Об’єм
оперативного
втручання
під час операції
Віппла (Whipple)
при раку
підшлункової
залози.
Спостерігання
і догляд за
пацієнтом,
незалежні
медсестринські
втручання
При
виникненні
блювання
медсестрі
потрібно
повідомити
лікаря,
посадити
пацієнта.
Якщо стан
пацієнта
тяжкий, він
лежить, для
профілактики
асфіксії
блювотними
масами
повернути
голову вбік.
Після
закінчення
блювання
допомогти
прополоскати
рот водою і
витерти
обличчя
рушником. Винести
прикритими
блювотні
маси до
приходу
лікаря у
підсобне
приміщення.
При
тривалих
проносах,
особливо у
лежачих, слабких
пацієнтів,
контролювати
здійснення
заходів
гігієни
молодшим
медичним
персоналом і
родичами
(підмивати
пацієнта,
здійснювати
догляд за
навколовідхідниковою
ділянкою), забезпечити
пацієнта
індивідуальним
судном.
Навчання
пацієнта й
осіб, які
його доглядають
Стежити
за
дотриманням
пацієнтом
дієти.
Підтримувати
душевний
стан
пацієнта, вселяти
віру в позитивне
вирішення
його проблем.
Медсестри
поліклінічного
відділення з
метою
профілактики
та раннього
виявлення рецидивів
і
метастазування
разом з лікарем
проводять
диспансеризацію
пацієнтів
згідно з
чинними
наказами МОЗ
України та
клінічними
протоколами,
затвердженими
Наказом МОЗ
України № 554
від 17.09.2007 р.
Диспансеризація
хворих на рак
підшлункової
залози
|
|
ЛПЗ
загально-лікарняної
мережі |
Консультативна
поліклініка
спеціалізованого
закладу |
Стаціонар
спеціалізованого
закладу |
|
Кратність обстеження |
1-й рік
— 1 раз на 3 міс. 2-й рік
— 1 раз на 6 міс. У
подальшому 1
раз на рік |
1- й рік — 1
раз на 3 міс. 2- й рік — 1
раз на 6 міс. У
подальшому 1
раз на рік |
1-й рік
— 1 раз на 3 міс. 2-й рік
— 1 раз на 6 міс. У
подальшому 1
раз на рік |
|
Обсяг обстеження |
Фізикальне
обстеження. Лабораторне
дослідження: загальний
аналіз сечі,
крові; біохімічне
дослідження
крові. УЗД
органів
черевної
порожнини
та
заочеревинного
простору. Обстеження
в обсязі
щорічного
онконрофогляду |
Обстеження
проводять
за потреби
уточнення
даних,
отриманих
на попередньому
етапі. Фіброезофагогастродуо-деноскопія. Рентгенологічні
дослідження
шлунка,
дванадцятипалої
кишки |
Поглиблене
обстеження
проводять
за потреби
уточнення
даних, отриманих
на
попередніх
етапах |