Типові
потенційні
проблеми
хворих зі
злоякісними
пухлинами
нирки,
пов’язані з
основним
захворюванням
Біль
(тупий,
розпиральний)
у попереку,
унизу живота.
Поява
пухлиноподібного
утворення в
попереку.
Раптова
поява
звивистих,
розширених
вен у калитці.
Втрата
маси тіла.
Ризик
виникнення
рецидиву,
метастазів.
Соціальна
ізоляція,
втрата
працездатності
.
ІІІ.
ПЛАНУВАННЯ
МЕДСЕСТРИНСЬКИХ
ВТРУЧАНЬ
Планування
медсестринських
втручань залежить
від стадії ракової
пухлини,
обсягу
діагностичних
та лікувальних
втручань
(хірургічне
лікування).
Променева
терапія,
хіміотерапія
використовуються
в
комплексному
лікуванні ,
але вони
мають лише
допоміжне
значення.
Тривалість
життя
кооперованих
пацієнтів не
перевищує
три роки від
початку
захворювання.
Радикальне
лікування
подовжує тривалість
життя на
кілька років.
Плануючи
медсестринські
втручання,
медсестра
здійснює спостереження
і догляд за
пацієнтом в
обсязі, який
відповідає
медсестринському
плану вирішення
типових
проблем, що
виникають у перед-,
інтра-,
післяопераційний
періоди, при
проведенні променевої
та
хіміотерапії,
вписує в план
вирішення
проблем,
зумовлених
злоякісною
пухлиною
нирки.
|
Типові
проблеми
хворих зі
злоякісними
пухлинами
нирки
|
Типові
медсестринські
діагнози
при
злоякісних
пухлинах нирки
|
Мета
|
Планування
медсестринських
втручань
|
|
Стійке
підвищення
температури
тіла
|
Стійке
підвищення
температури
тіла,
пов’язане з
приєднанням
запальних,
застійних
ускладнень
|
Нормалізація
температури
тіла
|
За
призначенням
лікаря
вводити
жарознижувальні
препарати.
Готувати
пацієнта до
проведення
радикального
чи
паліативного
лікування з
приводу основного
захворювання
|
|
Підвищення
артеріального
тиску
|
Підвищення
артеріального
тиску,
пов’язане з
надмірним
продукуванням
ангіотензину
|
Нормалізація
артеріального
тиску
|
Підготувати
пацієнта і
все необхідне
для взяття
біологічних
матеріалів
для лабораторних
досліджень.
|
|
Гематурія
|
Поява
крові в сечі
пов’язана з
проростанням,
руйнуванням
пухлиною
кровоносних
судин нирки
|
Своєчасна
діагностика
і
ліквідація
пухлини
|
Підготувати
пацієнта і
усе
необхідне
для проведення
призначених
інструментальних
досліджень,
оперативних
втручань.
Вводити
лікарські
препарати
згідно з листком
призначень.
|
|
Поява
пухлиноподібного
утворення в
поперековій
ділянці
|
Поява
пухлиноподібного
утворення в
поперековій
ділянці
через розростання
пухлини
|
Своєчасно
діагностувати
і ліквідувати
пухлину
|
Готувати
пацієнта до
призначеного
лікування
|
|
Біль
|
Біль
(тупий,
розпиральний)
у попереку,
внизу
живота,
пов’язаний
з
порушенням
відтоку сечі,
розтягненням
пухлиною
капсули
нирки, проростанням
пухлиною
тканин
нирки, прилеглих
органів
|
Ліквідація
чи зменшення
болю
|
За
призначенням
лікаря
вводити
знеболювальні
препарати.
Готувати
пацієнта до
проведення
радикального
чи
паліативного
лікування з
приводу основного
захворювання
|
ІV.
РЕАЛІЗАЦІЯ ПЛАНУ
МЕДСЕСТРИНСЬКИХ
ВТРУЧАНЬ
Виконання
призначень
лікаря
Уводити
препарати
згідно з
листком
призначень
(знеболювальні,
спазмолітики,
гемостатики,
діуретики, антибіотики),
прово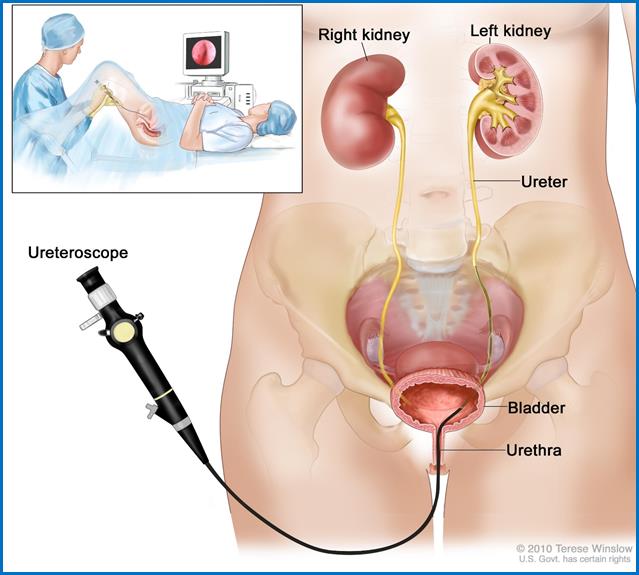 дити
інфузії,
трансфузії.
дити
інфузії,
трансфузії.
Підготувати
пацієнта і
все
необхідне
для взяття біологічних
матеріалів
(крові, сечі,
калу) з метою
проведення
лабораторних
досліджень.
Оскільки
пухлина
нирки може
продукувати специфічні
речовини,
які
зумовлюють
зміни в
крові, то в
загальному
аналізі
крові слід
звертати
увагу на:
-
кількість
еритроцитів:
може бути
підвищеною —
продукція
пухлиною
еритропоетину;
зниженою —
наслідок
кровотеч;
-
ШОЕ — часто
підвищена.
У
загальному
аналізі сечі:
мікро-,
макрогематурія.
Підготувати
пацієнта і
все
необхідне
для проведення
таких досліджень:
-
УЗД;
-
рентгенологічних
досліджень:
оглядової
рентгенографії,
екскреторної
урографії,
ретроградної
пієлографії
(має значення
локалізація,
розміри
нирки,
деформація,
зміщення
чашечок, миски,
наявність
дефектів
наповнення),
комп’ютерної
томографії;
-
ангіографії;
-
радіонуклідного
дослідження
нирки;
-
пункційної
біопсії
пухлини з
морфологічним
дослідженням
матеріалу —
за показаннями.
При
проведенні
планового
оперативного
втручання
медсестра
повинна
здійснити
належну психологічну,
фізичну і
медикаментозну
підготовку
пацієнта до
призначеної
операції.
Пацієнту можуть
виконувати
такі
оперативні
втручання:
-
нефректомію
з прилеглою
підшкірною
жировою
клітковиною
та
лімфатичними
вузлами;
-
резекцію
нирки (як
паліативний
метод при двобічному
ураженні, за
наявності
однієї нирки).
Операційна
медична
сестра
повинна
приготувати
все
необхідне
для
проведення
призначеної
операції.
До
променевих
впливів
пухлина
нечутлива (променеву
терапію
застосовують
при
метастазах у
кістки), певну
чутливість
рак нирки
виявляє до
деяких
хіміотерапевтичних
препаратів.
Призначають
також
гормонотерапію,
імунотерапію
(тамоксифен,
цисплатин,
гемцитабін,
інтерферон-альфа,
медроксипрогестерон).
Спостерігання
і догляд за
пацієнтом,
незалежні
мед
сестринські
втручання
Спостерігати
за
своєчасним
спорожненням
сечового
міхура, за
кількістю і
кольором
виділеної
сечі
(зменшення
або
відсутність
сечі
вказують па
розвиток
ниркової недостатності).
Контролювати
систематичне
проведення призначених
аналізів.
Навчання
пацієнта й
осіб, які
його доглядають
Розповісти
пацієнтові,
родичам
основні
аспекти
здійснення
заходів
особистої
гігієни у
стаціонарних
умовах.
Підтримувати
душевний
стан
пацієнта, вселяти
віру у позитивне
вирішення
його проблем.
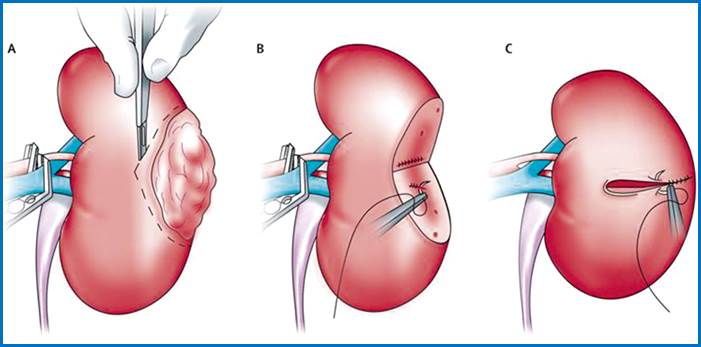
Мал.
Резекція
нирки.
РАК
СЕЧОВОГО
МІХУРА
NB! Це
найпоширеніше
злоякісне
новоутворення
сечових і
статевих органів.
Становить
близько 3 %
усіх пухлин і
30—50 % пухлин
сечових і
статевих
органів.
До
причин
виникнення
відносять
тривалу дію
хімічних,
біологічних
канцерогенів,
несприятливих
екологічних
факторів, куріння,
деякі
захворювання
сечової і
статевої
систем, є
також вірусна
теорія.
Частіше
хворіють
чоловіки
віком 40—60
років.
Найчастіша
локалізація
— дно, шийка
міхура, вічка
сечоводів.
Морфологічні
форми:
-
перехідноклітинний
рак (до 95 %);
-
плоскоклітинний
рак;
-
аденокарцинома.
NB!
Серед
злоякісних
пухлин
найчастіше
трапляється
папілярний
рак.
Макроскопічно
він подібний
до папіломи
(на широкій
основі, має
вигляд цвітної
капусти,
ділянки
виразкування
чергуються з
ділянками
некрозу).
Стадії
захворювання:
0
(Tis—aN0M0);
I (T1N0M0);
II
(T2a—bN0M0);
ІІІ
(T3a—bN0M0 T4aN0M0);
IV (T4bN0M0
T1—4 N1—3 M0 T1—4 N0—3 M1).
NB!
Класифікація
ВООЗ зараховує
папіломи до
Т0 пухлин (через
труднощі
морфологічної
диференціації
папіломи та
злоякісного
ураження).
Метастазування:
-
лімфогенним
шляхом: у
лімфатичні
вузли малого
таза;
-
гематогенним
шляхом: часто
лише на
термінальній
стадії (у
легені,
печінку,
надниркові
залози,
кістки).
Здійснення
медсестринського
процесу
І.
МЕДСЕСТРИНСЬКЕ
ОБСТЕЖЕННЯ
Під
час
обстеження
пацієнта,
госпіталізованого
з підозрою па
рак сечового
міхура, палатна
медсестра
користується
загальноприйнятою
схемою
медсестринського
обстеження,
звертаючи
особливу увагу
на:
-
анамнестичні
дані:
робота,
пов’язана з
гумовим,
лакофарбовим
(анілінофарбовим),
паперовим та
іншими
хімічними виробництвами,
куріння,
наявність
хронічної
інфекції
сечового міхура,
ниркових
каменів;
- дані
об’єктивного
обстеження:
підвищення
температури
тіла, інколи
на пізніх стадіях
у нижній
половині
живота
пальпується
пухлина;
-
оцінювання
здатності
самостійного
забезпечення
функціональних
потреб:
порушення
виділення
сечі,
порушення
сну та
відпочинку
(при болю),
підвищення
температури
тіла,
неспроможність
підтримувати
особисту гігієну,
неспроможність
задовольняти
соціальні потреби
(при
загальній
слабкості,
болю, соціальній
ізоляції).
ІІ.
МЕДСЕСТРИНСЬКА
ДІАГНОСТИКА.
ВИЗНАЧЕННЯ
ПРОБЛЕМ
ПАЦІЄНТА
Типові
дійсні
(наявні)
проблеми
хворих на рак
сечового
міхура,
пов’язані з
основним
захворюванням
Поява
червоної
сечі зі
згустками
крові.
Пекучий,
ріжучий біль
при
сечовипусканні,
несправжні
позиви до
сечовипускання.
Порушення,
припинення
виділення
сечі.
Підвищення
температури
тіла.
Типові
потенційні
проблеми
хворих на рак
сечового
міхура,
пов’язані з
основним
захворюванням:
Біль
унизу живота,
у попереку.
Виділення
сечі з піхви,
прямої кишки.
Втрата
маси тіла.
Ризик
виникнення
рецидиву,
метастазів.
Соціальна
ізоляція,
втрата
працездатності.
ІІІ.
ПЛАНУВАННЯ
МЕДСЕСТРИНСЬКИХ
ВТРУЧАНЬ
Планування
медсестринських
втручань залежить
від стадії ракової
пухлини,
обсягу
діагностичних
та лікувальних
втручань
(хірургічне,
променеве,
хіміотерапевтичне
лікування).
Прогноз
найчастіше
несприятливий.
П’ятирічне
виживання
при
оптимальному
сучасному лікуванні
в II стадії
становить 60— 85 %,
в III — 50—75 %, в IV — 0—25 %.
Плануючи
медсестринські
втручання,
медсестра
здійснює спостереження
і догляд за
пацієнтом в
обсязі , який
відповідає
медсестринському
плану вирішення
типових
проблем, що
виникають у перед-,
інтра-,
післяопераційний
періоди, при
проведенні
променевої
та
хіміотерапії,
вписує в план
вирішення
проблем,
зумовлених
раком
сечового
міхура.
|
Типові
проблеми
хворих па
рак
сечового міхура
|
Типові
медсестринські
діагнози
при раку
сечового
міхура
|
Мета
|
Планування
медсестринських
втручань
|
|
Гематурія
|
Поява
крові в сечі,
іноді зі
згустками,
пов’язана
із
руйнуванням
пухлиною
кровоносних
судин
|
Своєчасна
діагностика
злоякісної
пухлини, її
ліквідація
|
Підготувати
пацієнта і
все
необхідне
для взяття
біологічних
матеріалів
для лабораторних
досліджень.
Підготувати
пацієнта і
все
необхідне
для проведення
призначених
інструментальних
досліджень,
оперативних
втручань.
Уводити
лікарські
препарати
згідно з листком
призначень.
Допомагати
пацієнтові
у
профілактиці
та
подоланні
ускладнень
променевої
та хіміотерапії
|
|
Затримка
сечовипускання
|
Затримка
сечовипускання
у зв’язку із
накопиченням
згустків
крові у
сечовому
міхурі,
сечівнику,
стисненням
пухлиною
шийки
сечового
міхура
|
Евакуація
сечі
|
За
призначенням
лікаря
приготувати
все необхідне
для
катетеризації
сечового
міхура.
За
призначенням
лікаря
приготувати
все необхідне
та
асистувати
при
накладанні
цистостоми.
Здійснювати
відповідний
догляд за
пацієнтом
|
|
Біль,
дизуричні
явища
|
Пекучий,
ріжучий
біль при
сечовипусканні,
несправжні
позиви до
сечовипускання
внаслідок подразнення
слизової
оболонки
сечового
міхура
пухлиною,
кров’ю та її
згустками,
залишковою
сечею,
приєднання
запальних
ускладнень,
проростанням
пухлиною
суміжних
органів
|
Ліквідація
чи
зменшення
больових
відчуттів
|
За
призначенням
лікаря
вводити
знеболювальні
препарати
(ненаркотичні
чи наркотичні
анальгетики).
Підготувати
пацієнта та
все
необхідне
для
проведення
призначеного
лікарем
радикального
чи паліативного,
оперативного
чи
консервативного
лікування
|
|
Підвищення
температури
тіла
|
Підвищення
температури
тіла,
пов’язане з
приєднанням
запальних,
застійних
ускладнень
|
Нормалізація
температури
тіла
|
За
призначенням
лікаря
вводити
жарознижувальні
препарати,
антибіотики
|
ІV.
РЕАЛІЗАЦІЯ
ПЛАНУ
МЕДСЕСТРИНСЬКИХ
ВТРУЧАНЬ
Виконання
призначень
лікаря
Уводити
препарати
згідно з
листком
призначень
(знеболювальні,
спазмолітики,
антибіотики,
гемостатики),
проводити
інфузії,
трансфузії.
Підготувати
пацієнта і все
необхідне
для взяття
біологічних
матеріалів
(крові, калу,
сечі: мікро-,
макрогематурія)
з метою
провести
лабораторні
дослідження.
При
кровотечі із
сечових
органів
провести
катетеризацію
сечового
міхура, після
якої із
кровоспинною
метою слід
увести в нього
товстий
гумовий
катетер № 22,
закріпити його
і залишити на
кілька годин.
Підготувати
пацієнта і
все
необхідне
для проведення
таких досліджень:
-
УЗД;
-
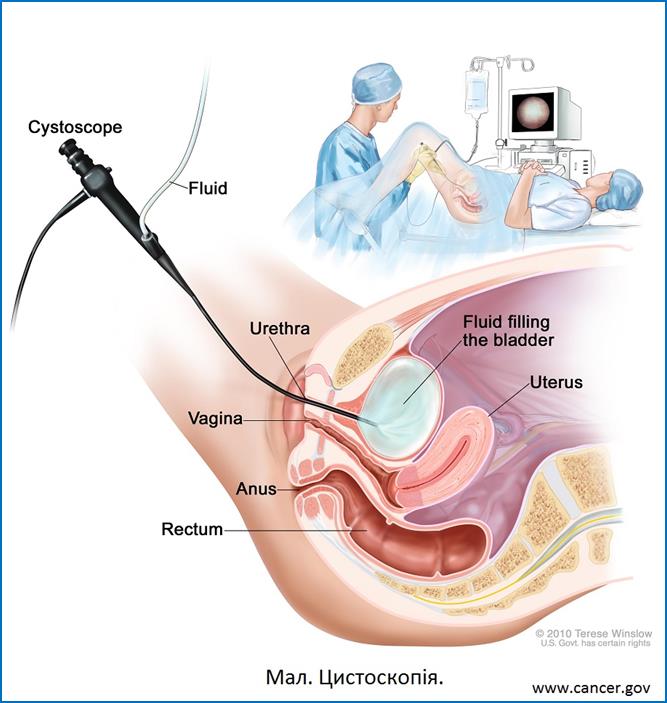
цистоскопії
— виявлення
пухлини,
визначення
її розмірів,
характеру
росту;
-
цистографії
— виявлення
дефекту
наповнення
при
екзофітній
пухлині;
 -
екскреторної
урографії —
виявлення
дефектів
наповнення
сечового
міхура, ознак
ураження
сечових
органів;
-
екскреторної
урографії —
виявлення
дефектів
наповнення
сечового
міхура, ознак
ураження
сечових
органів;
-
уретроцистоскопії
— для
оцінювання
стану
слизової
оболонки
сечового
міхура,
сечівника,
для проведення
ендоскопічної
біопсії
пухлини
(щипцевої) з
наступним
гістологічним
дослідженням;
-
цитологічного
дослідження
сечі;
-
комп’ютерної
томографії;
-
магнітно-резонансної
томографії;
-
хромоцистоскопії
— для
визначення
функції
нирок;
-
рентгенографії
органів грудної
клітки,
кісток — для
виявлення
метастазів.
При
проведенні
планового
оперативного
втручання
медсестра
повинна
здійснити
належну психологічну,
фізичну і
медикаментозну
підготовку
пацієнта до
призначеної
операції.
Пацієнту можуть
виконувати
такі оперативні
втручання,
як:
-
ендовезикальна
електрокоагуляція
пухлини
(трансуретрально),
резекція
сечового
міхура (при 0, І
стадії);
-
резекція
сечового
міхура;
-
цистектомія
з видаленням
передміхурової
залози,
клітковини
малого таза,
лімфатичних
вузлів у чоловіків,
сечівника,
передньої
стінки піхви і
матки,
лімфатичних
вузлів у
жінок (II, III
стадії);
-
паліативні
операції в
термінальних
стадіях:
уретеросигмоанастомоз
— виведення
сечоводів у
сигмоподібну
кишку,
уретерокутанеостомія
— виведення
сечоводів на шкіру,
розтин
сечового
міхура з
цистостомією
для спинення
кровотечі,
ліквідації
кров’яних
згустків, які
перешкоджають
відтоку сечі,
формування
протиприродного
відхідника (колостоми)
— при
утворенні
міхурово-прямокишкових
нориць.
Проводять
також передопераційну
променеву
терапію або
хіміотерапію
(метотрексат,
вінбластин,
доксорубіцин,
цисплатин
внутрішньовенно
та ін.,
мітоміцин внутрішньоміхурово).
Операційна
медична
сестра
повинна
приготувати
все
необхідне
для
проведення
призначеної
операції.
Спостерігання
і догляд за
пацієнтом,
незалежні медсестринські
втручання
Спостерігати
за
своєчасним
спорожненням
сечового
міхура, за
кількістю і
кольором виділеної
сечі
(зменшення
або
відсутність
сечі
вказують на
розвиток
ниркової
недостатності).
Контролювати
систематичне
проведення
призначених
аналізів.
Навчання
пацієнта й
осіб, які
його доглядають
Розповісти
пацієнтові,
родичам
основні аспекти
здійснення
заходів
особистої
гігієни у
стаціонарних
умовах.
Підтримувати
душевний
стан
пацієнта, вселяти
віру у позитивне
вирішення
його проблем.
РАК
ПЕРЕДМІХУРОВОЇ
ЗАЛОЗИ
Актуальність
теми
Рак
передміхурової
залози (РПЗ) -
досить поширена
патологія і
складає біля
4% всіх
онкологічних
новоутворень.
В структурі
онкологічної
захворюваності
рак простати
посідає
восьме місце
і частота
випадків
досягає 8,1 на 100 000
населення.
ВООЗ
встановила,
що в світі
щорічно вперше
діагностується
приблизно 200 000
випадків
цього
захворювання.
Найбільш
висока захворюваність
на РПЗ
реєструється
в популяції
афроамериканців
США (116 випадків
на 100 000
населення за
рік).
Найбільш
низька
захворюваність
на РПЗ (<10 на 100 000
людей)
реєструється
в Японії,
Китаї, Індії.
В Україні у
чоловіків
цей показник
складає 40,5 (2013 р.), однак
спостерігається
його значний
ріст, який за
останні 15-20 років
склав більш
ніж на 50%.
Найчастіше
хворіють
жителі
Херсонської,
Миколаївської,
Одеської
областей,
Києва.
Загальна
кількість
випадків
захворювання
в 2013 році - 8004
чоловіків.
Загальна
кількість
померлих в 2013
році - 3443.
Захворюваність
на 100.000 жінок в 2013
р. заг. - 18,7, чол. - 40,5.
Не
прожили 1
року з числа
вперше
захворілих в
2013 р. - 17,9%.
В
структурі
захворюваності
чоловіків України
на злоякісні
новоутворення
рак передміхурової
залози
посідає
третє місце -
10,3%.
В
структурі
смертності
чоловіків
України від
злоякісних
новоутворень
рак
передміхурової
залози на
третьому
місці - 7,8%.
NB!
Становить 4-5 %
усіх
злоякісних
пухлин чи 10 % злоякісних
пухлин у
чоловіків.
Останнім часом
помітна
тенденція до
зростання,
особливо серед
осіб середнього
віку.
До
ймовірних
причин
відносять
порушення гормонального
балансу —
підвищення
рівня
чоловічих
статевих
гормонів
(андрогенів),
особливості
статевого
життя, дієти
(“західний
тип дієти” з
великою
кількістю білків
і жирів у
раціоні).
Вік
пацієнтів становить
62—70 років.
Розрізняють:
первинний
рак:
-
аденокарцинома
(тубулярна,
крибриформна,
слизоутворювальна,
перснеподібноклітинний
рак),
плоскоклітинний,
недиференційований
та ін.;
стромальний
(саркома);
вторинний
рак:
-
проростання
у
передміхурову
залозу раку
сечового
міхура,
прямої кишки;
-
метастази у
передміхурову
залозу
меланоми,
раку легень.
Стадії
захворювання:
I (TlaN0M0 G1—2);
II (Tib—с, Tl,
Т2а—b N0M0 Gl—4);
IІІ (T3a—b N0M0
Gl—4);
IV (T4N0M0 Gl—4), (Tla—4
N1—3M0 Gl—4), (T1a—4 N0-3 M1 G1—4).
Метастазування:
-
лімфогенним
шляхом:
лімфатичні
вузли малого
таза
(регіонарні),
уражаються
також пахвинні
лімфовузли,
інколи
надключичні;
-
гематогенним
шляхом: у
кістки таза,
попереково-крижовий
відділ
хребта,
стегна,
ребра, згодом
у легені,
печінку.
Здійснення
медсестринського
процесу
І.
МЕДСЕСТРИНСЬКЕ
ОБСТЕЖЕННЯ
Під
час
обстеження
пацієнта,
госпіталізованого
з підозрою на
рак
передміхурової
залози,
палатна
медсестра
користується
загальноприйнятою
схемою
медсестринського
обстеження,
звертаючи особливу
увагу на:
-
анамнестичні
дані:
похилий
вік пацієнта,
хронічні
запальні
процеси
передміхурової
залози (різні
форми
простатиту);
- дані
об'єктивного
обстеження:
дизурія,
ніктурія,
гематурія;
-
оцінювання
здатності
самостійного
забезпечення
фізіологічних
потреб:
порушення
виділення
сечі,
порушення
сну та
відпочинку
(при болю),
неспроможність
підтримувати
особисту гігієну
(при нетриманні
сечі),
неспроможність
задовольняти
соціальні потреби
(при
загальній
слабкості,
болю,
соціальній
ізоляції).
ІІ.
МЕДСЕСТРИНСЬКА
ДІАГНОСТИКА.
ВИЗНАЧЕННЯ
ПРОБЛЕМ
ПАЦІЄНТА
NB!
У початковий
період
захворювання
проявляється
лише
розладами
сечовипускання.
Типові
дійсні
(наявні)
проблеми
хворих на рак
передміхурової
залози,
пов’язані з
основним
захворюванням
Почастішання,
утруднення
сечовипускання.
Відчуття
неповного
спорожнення
сечового
міхура.
Відчуття
переповнення
сечового
міхура.
Самовільне
виділення
сечі
краплями,
нетримання
сечі.
Виділення
сечі з
кров’ю.
Типові
потенційні
проблеми
хворих на рак
передміхурової
залози,
пов’язані з
основним
захворюванням
Біль у
ділянці
промежини,
відхіднику,
унизу живота,
у спині,
крижах.
Затримка
сечовипускання.
Ризик
виникнення
метастазів.
Соціальна
ізоляція,
втрата
працездатності.
III.
ПЛАНУВАННЯ
МЕДСЕСТРИНСЬКИХ
ВТРУЧАНЬ
Планування
медсестринських
втручань
залежить від
стадії ракової
пухлини,
обсягу
діагностичних
та лікувальних
втручань
(хірургічне
лікування,
променева,
гормоно- і
хіміотерапія).
П’ятирічне
виживання на
ранніх
стадіях після
радикальних
операцій та
променевого лікування
становить 80 % ,
після гормонотерапії
— 45—65 % , на
пізніх
стадіях — 10—30 % .
В осіб до 50
років
прогноз
набагато
гірший.
Плануючи
медсестринські
втручання,
медсестра
здійснює спостереження
і догляд за
пацієнтом в
обсязі, який
відповідає
медсестринському
плану
вирішення
типових проблем,
що виникають
у перед-,
інтра-,
післяопераційний
періоди, при
проведенні
променевої,
гормоно- та
хіміотерапії,
вписує в план
вирішення
проблем,
зумовлених
цією злоякісною
пухлиною.
|
Типові
проблеми
хворих на рак
передміхурової
залози
|
Типові
медсестринські
діагнози
при раку передміхурової
залози
|
Мета
|
Планування
медсестринських
втручань
|
|
Почастішання
та
утруднення
сечовипускання.
Відчуття
неповного
спорожнення
сечового
міхура
|
Почастішання
та
утруднення
сечовипускання,
пов’язані
зі
стисненням
пухлиною
шийки
сечового
міхура,
сечівника.
Відчуття
неповного
спорожнення
сечового
міхура
через його
гіпотонію
|
Усунення
розладів
сечовипускання
|
Підготувати
пацієнта і
все
необхідне
для взяття
біологічних
матеріалів
для лабораторних
досліджень.
Підготувати
пацієнта та
все
необхідне
для проведення
призначених
інструментальних
досліджень,
оперативних
втручань.
Вводити
лікарські
препарати
згідно з листком
призначень.
Допомагати
лікарю у
проведенні
променевого
лікування,
гормоно- чи
хіміотерапії.
|
|
Гематурія
|
Виділення
сечі з
кров’ю,
пов’язане
із проростанням
пухлини
кровоносних
судин,
стисненням
вен у шийці
сечового
міхура
|
Своєчасна
діагностика
злоякісної
пухлини, її
ліквідація
|
Здійснювати
догляд,
спостерігати
за пацієнтом
у перед-,
інтра-, післяопераційний
періоди
|
|
Біль
|
Біль
унизу
живота, у
попереку,
пов’язаний
із висхідними
запальними
ускладненнями
(запалення сечового
міхура,
ниркової
миски,
паренхіми
нирки) через
застій сечі.
|
Ліквідація,
зменшення
болю
|
За
призначенням
лікаря
вводити
знеболювальні
(ненаркотичні,
наркотичні
анальгетики),
антибіотики.
Підтримувати
психологічно
пацієнта.
Допомагати
лікарю в
організації
та проведенні
паліативного
(хірургічного,
променевого,
медикаментозного)
лікування
|
|
Затримка
сечовипускання
|
Затримка
сечовипускання
у зв’язку зі
стисненням
пухлиною
сечівника
|
Евакуація
сечі
|
За
призначенням
лікаря
приготувати
все необхідне
для
катетеризації
сечового
міхура або цистостомії.
|
IV.
РЕАЛІЗАЦІЯ
ПЛАНУ
МЕДСЕСТРИНСЬКИХ
ВТРУЧАНЬ
Виконання
призначень
лікаря
Вводити
препарати
згідно з
листком
призначень
(знеболювальні,
спазмолітики,
гемостатики,
антибіотики),
проводити
інфузії, 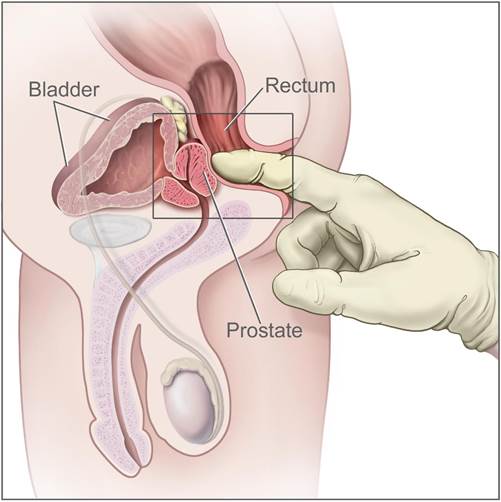 трансфузії.
трансфузії.
Підготувати
пацієнта і
все
необхідне
для взяття
біологічних
матеріалів
(крові, сечі
(виявлення
гематурії),
калу) з метою
проведення
лабораторних
досліджень.
При
гострій
затримці
сечі
проводять катетеризацію
сечового
міхура
гумовим
катетером. У
разі неефективності
цієї
маніпуляції
слід
приготувати
лікарю усе
необхідне
для
катетеризації
металевим
катетером або
для пункції
сечового
міхура, чи
накладання
епіцистостоми.
Підготувати
пацієнта і
все
необхідне
для проведення
таких обстежень
та
інструментальних
досліджень:
-
пальцевого
ректального
обстеження —
визначається
збільшення,
асиметрія,
горбкуватість
залози чи
вузол
щільної,
“кам’янистої”
консистенції;
-
лабораторних
досліджень —
визначення в
сироватці
крові
підвищення
активності
кислої
фосфатази,
підвищення
рівня простатичного
специфічного
антигену (PSA);
-
ультразвукового
трансректального
дослідження, що
дає змогу
виявити
пухлини до 1
см. Під контролем
цього
дослідження
проводять
також
пункційну
біопсію через
пряму кишку з
подальшим
цитологічним
та
гістологічним
дослідженням
біологічного
матеріалу.
Пункційну
біопсію
викопують
через промежину;
-
комп’ютерної
томографії —
визначається
поширеність
пухлинного
процесу,
метастази;
-
магнітно-резонансної
томографії —
діагностується
поширеність
пухлинного
процесу,
метастази;
-
цистоскопії
— для
виявлення
деформації стінки
сечового
міхура,
збільшеної
передміхурової
залози.
При
проведенні
планового
оперативного
втручання медсестра
повинна
здійснити
належну психологічну,
фізичну і
медикаментозну
підготовку
пацієнта до
призначеної
операції.
Пацієнту можуть
виконувати
такі
оперативні
втручання,
як:
-
радикальна
простатектомія;
-
кріодеструкція
передміхурової
залози;
-
трансуретральна
резекція
передміхурової
залози при
хронічній
затримці
сечі;
-
епіцистостомія
(при
хронічній
затримці сечі);
-
двобічна
уретерокутанеостомія
— виведення
сечоводів на
шкіру (при
наростанні
двобічного
уретерогідронефрозу
та ниркової
недостатності).
Операційна
медична
сестра
повинна
приготувати
все
необхідне
для
проведення
призначеної
операції.
Для
лікування
застосовують
хірургічний, променевий,
хіміотерапевтичний
та
гормональний
методи.
Спостерігання
і догляд за
пацієнтом,
незалежні
медсестринські
втручання
При
накладанні
епіцистостоми
зовнішній кінець
полімерної
трубки
під’єднати
до сечоприймача.
У
передопераційний
період, коли
пацієнт не
перебуває на
ліжковому
режимі,
сечоприймач
можна
прикріпити
до одягу.
Для
профілактики
стійкого
скорочення і
зморщування
стінок
сечового
міхура слід промивати
його через
епіцистостому
1 раз на день,
вводячи по 150—200
мл
фурациліну,
декасану.
У
міру
просякання
пов’язки
навколо
дренажа
проводити її
заміну,
обкладати
серветками,
пелюшками.
Стежити
за чистотою
натільної,
постільної
білизни,
замінювати
їх у міру
забруднення.
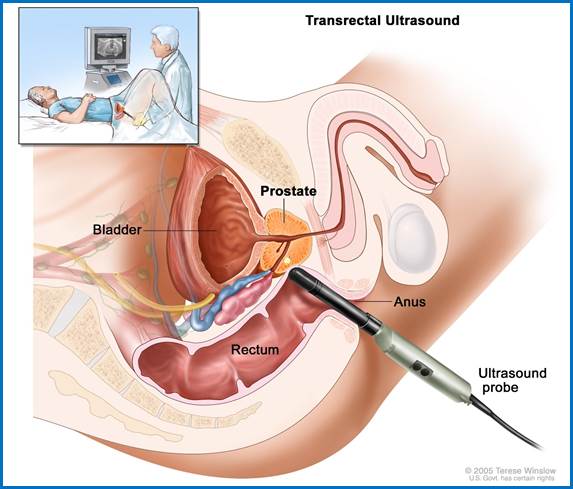
Мал.
Ультразвукове
дослідження
простати.
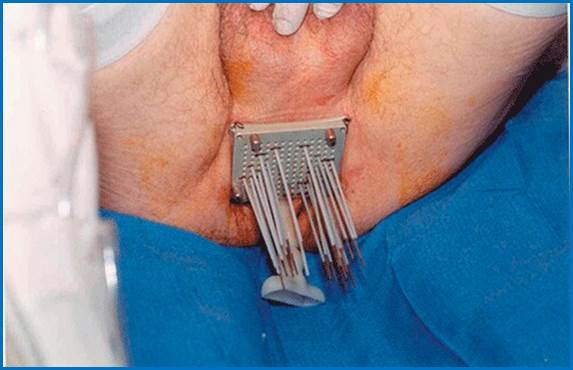
Фото.
Застосування
контактної
променевої
терапії (брахітерапії)
в лікуванні
аденокарциноми
простати.
РАК
СТАТЕВОГО
ЧЛЕНА
NB!
Рак
статевого
члена
становить 0,3—1 %
серед онкологічних
захворювань.
Рак
шкіри
найчастіше
виникає на
головці, внутрішньому
листку
передньої
шкірочки.
До
ймовірних
причин
виникнення
відносять
недотримання
правил
особистої
гігієни
(смегма, яка
накопичується,
є канцерогенною).
Середній
вік
пацієнтів —
50—70 років.
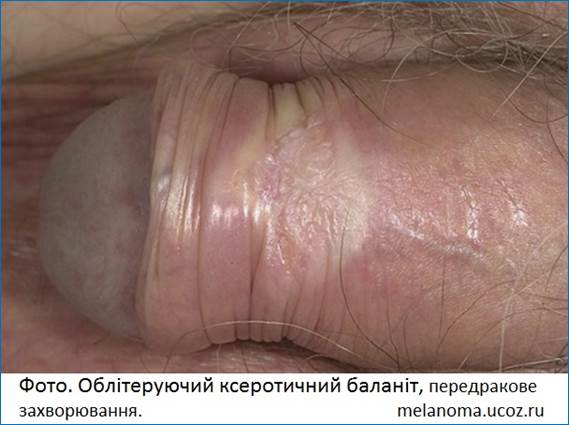
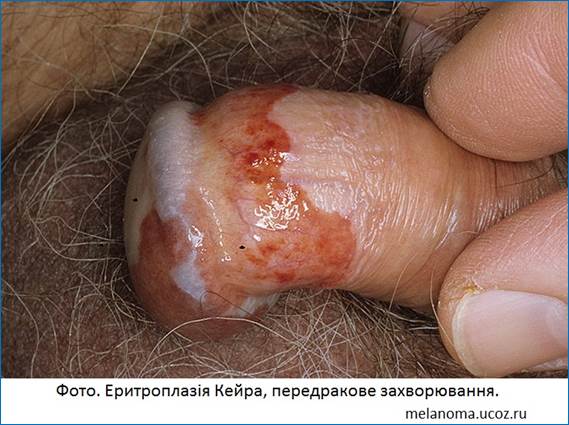
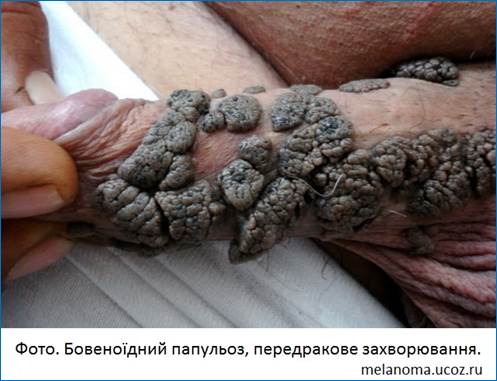
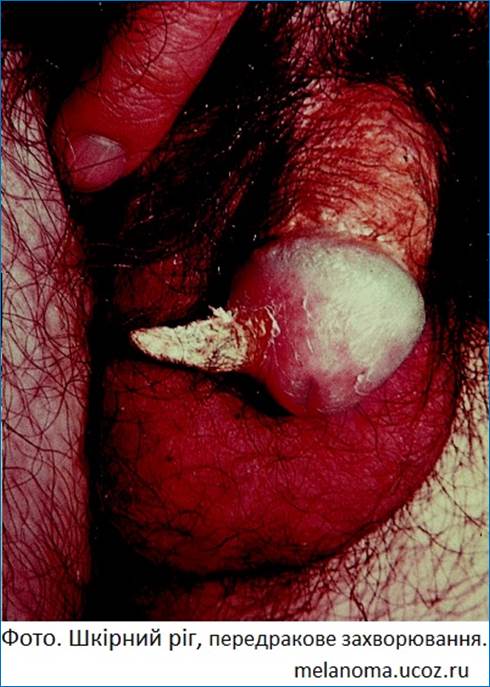
Розрізняють:
-
передракові
захворювання
(шкірний ріг,
лейкоплакія,
гострокінцеві
кондиломи,
хвороба
Боуена, еритроплазія
Кейра);
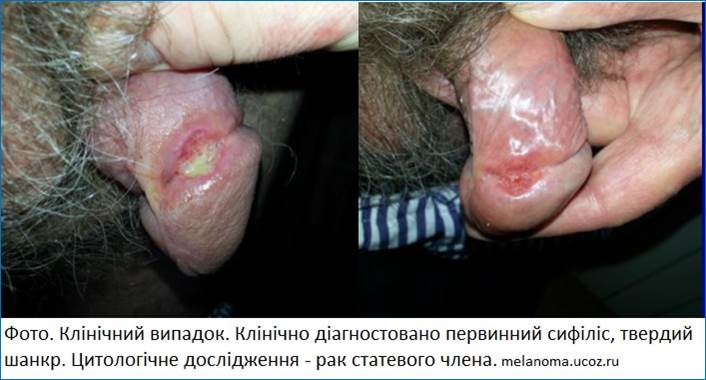
-
плоскоклітинний
рак —
найчастіша
гістологічна
форма.
Макроскопічні
форми:
-
ендофітна
(вузлова,
виразкова);
-
екзофітна
(папілярна,
грибоподібна).
Метастазування:
-
лімфогенним
шляхом: у
пахвинно-стегнові
та клубові
лімфовузли;
-
гематогенним
шляхом: у
печінку,
легені.
Стадії
захворювання:
I (T1N0M0);
II (T1N1M0 T2N0—1М0);
III (ТІ—2N2M0
T3N0—2М0);
IV (T4N0—2М0
Т1—4N3M0 Т1—4N0—3М1).
Здійснення
медсестринського
процесу
І.
МЕДСЕСТРИНСЬКЕ
ОБСТЕЖЕННЯ
Під
час
обстеження
пацієнта,
госпіталізованого
з підозрою на
рак
статевого
члена, палатна
медсестра
користується
загальноприйнятою
схемою
медсестринського
обстеження,
звертаючи
особливу
увагу на:
1)
анамнестичні
дані: поява
зовнішніх
змін у
ділянці
статевого
члена;
2) дані
об’єктивного
обстеження:
збільшені
неболючі
пахвинні
лімфовузли.
Огляд
безпосередньо
місця
злоякісного
ураження — status
lokalis:
-
зміна
кольору
(часто
гіперемія),
-
ущільнення
шкіри ділянки
головки
статевого
члена,
-
ущільнення
шкіри ділянки
передньої
шкірочки,
- у
задавнених
випадках:
-
наявність
виразок,
вкритих
гнійним
нальотом,
-
розпад;
3)
оцінювання
здатності
самостійного
забезпечення
функціональних
потреб:
-
порушення
виділення
сечі,
-
порушення
сну та
відпочинку,
-
неспроможність
рухатись та
підтримувати
відповідне
положення,
-
неспроможність
вибирати
відповідний
одяг,
-
неспроможність
самостійно
одягатися, роздягатися
(за наявності
пухлини,
болю, у разі
приєднання
ускладнень),
-
неспроможність
підтримувати
особисту
гігієну (при
запальних
ускладненнях,
кровотечі з
пухлини,
процесах
розпаду,
нетриманні
сечі),
-
неспроможність
задовольняти
інші
фізіологічні
потреби
(сексуальні),
а також
соціальні
(при загальній
слабкості,
болю,
соціальній
ізоляції).
ІІ.
МЕДСЕСТРИНСЬКА
ДІАГНОСТИКА.
ВИЗНАЧЕННЯ
ПРОБЛЕМ ПАЦІЄНТА
Типові
дійсні
(наявні)
проблеми
хворих на рак
статевого
члена,
пов’язані з
основним захворюванням
Зміна
кольору
шкіри
головки
статевого члена,
передньої
шкірочки.
Ущільнення
шкіри
ділянки
головки
статевого
члена, передньої
шкірочки.
Типові
потенційні
проблеми
хворих на рак
статевого члена,
пов’язані з
основним
захворюванням
Наявність
на статевому
члені
виразок, вкритих
гнійним
нальотом.
Неприємний
запах з місця
пухлинного
ураження.
Кровотеча.
Біль у
ділянці
новоутворення.
Порушення
статевої
функції.
Нетримання
сечі.
Порушення,
припинення
виділення
сечі.
Поява
об’ємних
новоутворень
у пахвинних ділянках.
Ризик
виникнення
рецидиву,
метастазів.
Соціальна
ізоляція,
втрата
працездатності.
 Під
час
обстеження
пацієнта,
госпіталізованого
з підозрою на
злоякісну
пухлину нирки,
палатна
медсестра
користується
загальноприйнятою
схемою
медсестринського
обстеження,
звертаючи
особливу
увагу на:
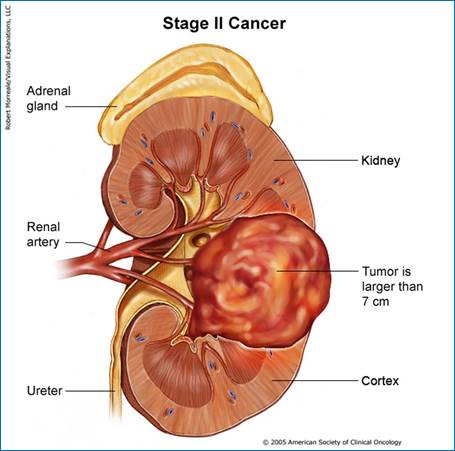
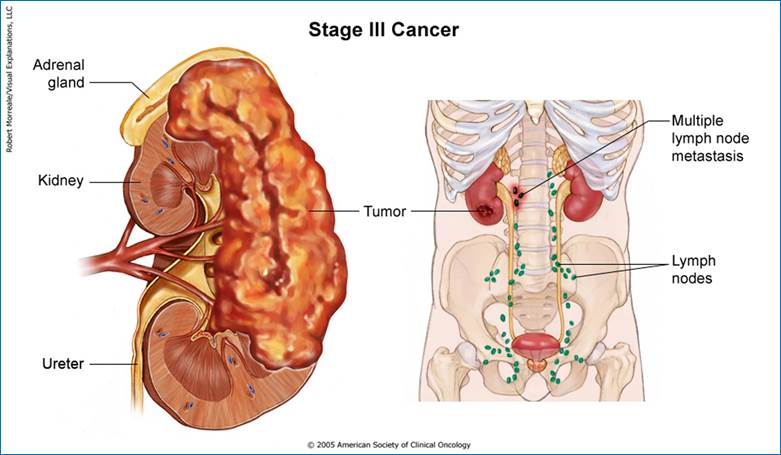
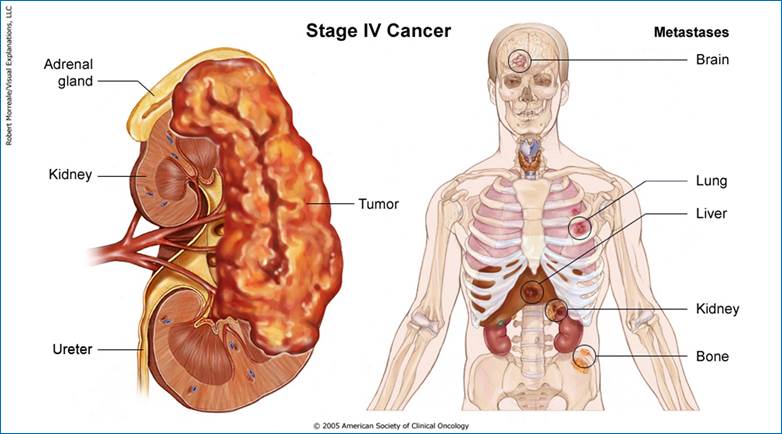
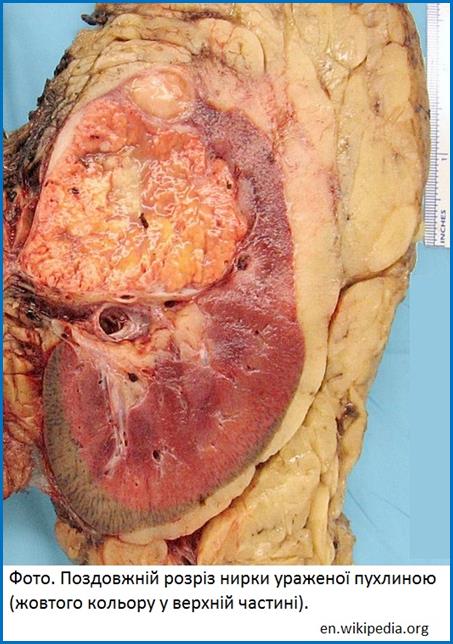
Під
час
обстеження
пацієнта,
госпіталізованого
з підозрою на
злоякісну
пухлину нирки,
палатна
медсестра
користується
загальноприйнятою
схемою
медсестринського
обстеження,
звертаючи
особливу
увагу на:










